LAS ENFERMEDADES TRANSMITIDAS POR LOS ALIMENTOS (Parte 4)
Más de una vez Ud. habrá dicho: “Debe ser algo que comí”,
“Algo me cayó mal” o “Me dio un ataque de hígado”, luego de haber estado con
diarreas, vómitos, dolor de cabeza o cólicos. Lo más probable es que sí; algo
le cayó mal, y no precisamente lo que comió, sino, lo que no vio al ingerir ese
alimento, ya que éste tenía el aspecto de estar sano, pero...no fue así.- Lo
que usted sufrió es una Enfermedad Transmitida por Alimentos (ETA)
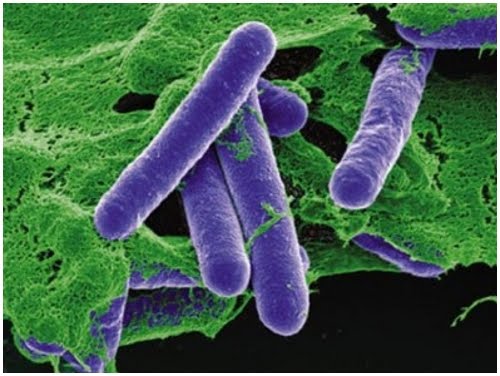
Clostridium Perfringens (cie-10 a05.2)
Es
una de las ETA(s) de origen bacteriano de mayor impacto. Fue descrita en la
década del '40. Clostridium perfringens, bacilo capsulado gram positivo,
anaerobio. La tipificación de las 13 toxinas que produce permite clasificar a
C. perfringens en cinco tipos (A-E).

Los patógenos humanos son A y C. La toxina alfa (lecitinasa) es producida en mayor cantidad por C. perfringens tipo A. La toxina beta (necrosante y termolábil) es producida por C. perfringens tipo C. La ETA es habitualmente causada por C. perfringens tipo A y ocasionalmente por el tipo C. Las esporas sobreviven a la cocción y cuando el alimento pierde temperatura se desarrollan. La temperatura óptima en la carne es 43º- 47ºC y el tiempo de generación 10-12 minutos.
Los patógenos humanos son A y C. La toxina alfa (lecitinasa) es producida en mayor cantidad por C. perfringens tipo A. La toxina beta (necrosante y termolábil) es producida por C. perfringens tipo C. La ETA es habitualmente causada por C. perfringens tipo A y ocasionalmente por el tipo C. Las esporas sobreviven a la cocción y cuando el alimento pierde temperatura se desarrollan. La temperatura óptima en la carne es 43º- 47ºC y el tiempo de generación 10-12 minutos.
Tiene
distribución universal. El reservorio lo constituyen el suelo y el tubo
digestivo del hombre (103-108 / g heces) y de los animales (bovinos, porcinos,
aves y peces). Los brotes ocurren durante todo el año con un ligero aumento en
verano. Los alimentos fuente de infección son las carnes cocidas que se
conservan a temperatura ambiente y con menor frecuencia los vegetales. La tasa
de ataque es elevada 50-60 %.

La mayoría de los brotes estuvieron asociados a comidas en restaurantes e instituciones, son infrecuentes los brotes en el hogar. Es necesaria la ingestión de alimentos que contengan 108 UFC/g productoras de citotoxina. Esta se une a un receptor del ribete en cepillo y altera la bomba de calcio lo cual resulta en un aumento de la permeabilidad celular con pérdida de iones y metabolitos. Se producen cambios en las funciones metabólicas celulares, daño y lisis celular.
El período de incubación es de 7-15 horas (rango 6-24 horas). El período de estado cursa con diarrea líquida y dolor abdominal. Otras manifestaciones son náuseas (25 %), fiebre (24%) y vómitos (9 %). Se autolimita en 6-24 horas. La enteritis necrotizante afecta un segmento del intestino delgado (lesiones aisladas o masivas), habitualmente el yeyuno. Se presenta con dolor abdominal superior, vómitos y distensión. Se agregan diarrea sanguinolenta, signos de obstrucción y shock. La letalidad es elevada (15-45 %) cuando se produce el compromiso de extensos segmentos.
Se recomienda:
a- refrigerar la carne una vez cocida (para
evitar el desarrollo bacteriano) si no es servida inmediatamente.
b- cuando se recalienta deben lograrse
temperaturas interiores mayor de 75ºC antes de servir.

Vibrio parahaemolyticus (CIE-10 A05.3)
Es
una enfermedad diarreica aguda frecuente en las áreas costeras. Vibrio
parahaemolyticus es halofílico. Se han identificado 20 grupos de antígeno O y
alrededor de 60 antígenos K. Algunas cepas aisladas son no tipables para el
antígeno K. Algunas cepas producen una hemolisina termoestable o hemolisina de
Kanagawa que ha sido relacionada con la virulencia. En los productos marinos el
tiempo de generación es 12-18 minutos. Tiene distribución mundial.

El reservorio está constituído por las costas marinas, los sedimentos, el plancton, los peces y crustáceos (almejas, ostras, cangrejos, camarones). El número de microorganismos varía según la temperatura del agua, la salinidad y el tipo de plancton. Las mayores concentraciones se registran en verano y en aguas de salinidad intermedia.

El reservorio está constituído por las costas marinas, los sedimentos, el plancton, los peces y crustáceos (almejas, ostras, cangrejos, camarones). El número de microorganismos varía según la temperatura del agua, la salinidad y el tipo de plancton. Las mayores concentraciones se registran en verano y en aguas de salinidad intermedia.
La
transmisión es por la ingestión de productos marinos contaminados crudos o
insuficientemente cocidos. En el hombre la portación asintomática es breve. La
susceptibilidad es universal. No están aclarados los mecanismos de adherencia,
el rol de la hemolisina termoestable para causar diarrea ni de la
vibrioferrina. El período de incubación es de 4-30 horas. Las manifestaciones
del período de estado son diarrea y dolor abdominal. En alrededor del 25 % de
los casos hay náuseas, vómitos y fiebre. Es una enfermedad autolimitada en 3-7
días. En las formas graves se presenta tenesmo y las deposiciones son acuosas
con moco y sangre.

Es
fundamental el aporte hidroelectrolítico por vía oral (soluciones de
rehidratación) o parenteral en las formas graves. En éstas últimas podría
considerarse el tratamiento antibiótico (doxiciclina o ciprofloxacina). La
educación de los consumidores y manipuladores es clave para prevenir la
ocurrencia de la enfermedad. Deben tenerse en cuenta:
Evitar el consumo de mariscos crudos.
Cocer los mariscos a temperatura de 70ºC
durante 15 minutos.
Evitar la contaminación cruzada con otros
mariscos crudos, utensilios o mesadas.
No utilizar agua de mar.
Vibrio vulnificus (Cie-10 05.8)
La
primera descripción correspondería a Hipócrates. Es la infección por Vibrio
spp. que causa la mayor letalidad. Vibrio vulnificus también es halofílico.
Diez serotipos capsulares han sido identificados y los asociados a la
enfermedad humana son el 2 y el 4 mientras que en las muestras del medio
ambiente el 85 % corresponden a los serotipos 3 y 5. La enfermedad ha sido
reconocida en el sudeste asiático, el Mediterráneo y Estados Unidos.

El reservorio está constituído por las costas marinas, los sedimentos, el plancton, los peces y los crustáceos (ostras, cangrejos, almejas). El número de microorganismos varía según la temperatura del agua, la salinidad y el tipo de plancton. Alcanza concentraciones suficientes para causar enfermedad en los meses de temperaturas más altas. Los factores de riesgo para la ocurrencia de la enfermedad son cirrosis, otras enfermedades hepáticas, inmunocompromiso y sobrecarga de hierro.

El reservorio está constituído por las costas marinas, los sedimentos, el plancton, los peces y los crustáceos (ostras, cangrejos, almejas). El número de microorganismos varía según la temperatura del agua, la salinidad y el tipo de plancton. Alcanza concentraciones suficientes para causar enfermedad en los meses de temperaturas más altas. Los factores de riesgo para la ocurrencia de la enfermedad son cirrosis, otras enfermedades hepáticas, inmunocompromiso y sobrecarga de hierro.
Enferma
sólo uno de los comensales de un mismo lote de productos marinos (ostras, en
general). En los Estados Unidos se identifican alrededor de 50 casos/año. El
polisacárido capsular es clave para iniciar la infección. Otros factores de
virulencia son: hierro, endotoxinas y compuestos extracelulares (hemolisina,
proteasa, hialuronidasa, colagenasa, etc.)

El período de incubación es de 7 horas-3 días. En el período de estado se presentan la infección de piel y partes blandas y la septicemia. La enfermedad diarreica es rara. El comienzo es brusco, con fiebre, escalofríos, náuseas e hipotensión. La presentación de lesiones metastáticas cutáneas eritematosas ocurre dentro de las 36 horas. Tienen una evolución rápida a vesículas o ampollas con contenido hemorrágico y a la necrosis. Vibrio vulnificus puede infectar heridas que están expuestas a aguas contaminadas, causando una celulitis necrótica y bacteriemia. La letalidad es del 30-50 %.
El
tratamiento específico se realiza con tetraciclinas (primera elección). Las
drogas alternativas son cefotaxima y ciprofloxacina. En la infección de heridas
habitualmente es necesario, además, el tratamiento quirúrgico (drenaje,
debridamiento).
La
única medida efectiva es educar a las personas con enfermedad de base respecto
al consumo de productos marinos: éstos deben estar adecuadamente cocidos (15
minutos a 70ºC) y sin contaminación cruzada (por contacto con otros mariscos
crudos, utensilios, mesadas o agua de mar). Otros
vibriones infectivos descriptos en ETA(s), son: Vibrio fluvialis y Vibrio
alginolyticus, que si bien no revisten la gravedad de los anteriores, comparten
la misma epidemiología, patogenia y procederemos con los mismos consejos sobre
su prevención.
Estafilococus aureus (Cie-10 a05.0)
La
Toxiinfección estafilocócica es una de las ETA(s) más frecuentes en el mundo.
En 1914 fue identificada la toxina que determina la enfermedad. Staphylococus
aureus es un coco gram positivo con superantígenos tóxicos y hemolisina. Entre
los primeros se han identificado varios tipos de enterotoxinas (SEs, SEA, SEB,
SEC, SED, SEE). S. aureus es muy resistente en el medio ambiente y sobrevive
durante períodos prolongados aun en ambientes secos. La enterotoxina
termoestable de Staphylococcus aureus es responsable de las ETA(s). La dosis de
toxina que provoca enfermedad es 1-5 ug/g alimento.
El género Staphylococcus está constituído por diecinueve especies y se diferencian de otros géneros de la familia, en base al contenido de guanina y citosina (G + C) en el DNA, composición de la pared celular y su habilidad de crecer anaeróbicamente y fermentar la glucosa bajo esas condiciones. El crecimiento ocurre en un amplio rango de temperatura 6,5 a 50ºC, siendo el óptimo 30-40ºC. Los Staphylococcus son microorganismos que viven en estrecha relación con el hombre y la gran mayoría de las cepas son potencialmente capaces de causar enfermedad.
Staphylococcus aureus es un microorganismo fácilmente destruído por tratamientos térmicos con altas temperaturas y por todos los agentes sanitizantes. Por lo cual la presencia de esta bacteria o sus toxinas en alimentos procesados o en equipos, generalmente indica falta de sanitización o contaminación cruzada.

Aunque el género Staphylococcus está integrado por un amplio número de especies con posibilidad de producir enterotoxinas es indudable que es con mucho la que presenta un mayor porcentaje de cepas enterotoxigénicas y por lo tanto productoras de intoxicaciones por alimentos. La presencia de estafilococos en alimentos puede deberse a una procedencia endógena como consecuencia de infecciones de origen animal, o exógena, a partir de manipuladores fundamentalmente. La investigación de los brotes de intoxicación estafilocócica diagnosticadas en los últimos años señala que la procedencia humana de estos procesos es más frecuente que la animal.
El hombre es el principal reservorio de S. aureus que se encuentra en la piel y en las vías respiratorias superiores. La contaminación de los alimentos ocurre por contacto directo con la piel del manipulador portador o indirecto a través de las microgotas salivales o el uso de utensilios contaminados. Los animales también son una fuente importante de infección; se destaca la mastitis en los bovinos y ovinos que puede determinar la contaminación de la leche. Los alimentos asociados a brotes son: Jamón, salame, carnes, sandwiches, postres, aderezos de ensaladas.
Los
factores relacionados con la ocurrencia de brotes son: refrigeración no
adecuada; preparación de los alimentos con antelación; falta de higiene
personal y/o de los utensilios, cocción insuficiente y mantenimiento prolongado
de los alimentos en bandejas calientes. La enterotoxina estafilocócica
produciría un aumento del peristaltismo intestinal por acción
simpaticomimética. También se ha sugerido una acción sobre el sistema nervioso
por la intensidad de los vómitos.

El período de incubación es 30 minutos-10 horas (promedio 2-6 horas). El período de estado es de comienzo brusco con salivación aguda, vómitos, náuseas, dolor cólico abdominal, diarrea, mialgias, postración, hipotermia, hipotensión arterial. Por tratarse de una enfermedad autolimitada, evoluciona en 1-2 días, se estima que sólo el 10 % de los afectados demanda asistencia. La letalidad es del 0.03 % en población general y del 4 % en niños y ancianos.
El período de incubación es 30 minutos-10 horas (promedio 2-6 horas). El período de estado es de comienzo brusco con salivación aguda, vómitos, náuseas, dolor cólico abdominal, diarrea, mialgias, postración, hipotermia, hipotensión arterial. Por tratarse de una enfermedad autolimitada, evoluciona en 1-2 días, se estima que sólo el 10 % de los afectados demanda asistencia. La letalidad es del 0.03 % en población general y del 4 % en niños y ancianos.

El
tratamiento: Es sintomático y de sostén (aporte hidroelectrolítico adecuado y
dieta astringente). La educación en el manejo higiénico de los alimentos es
fundamenta y se recomienda:


Cuando dices: «Él y yo vamos al centro comercial», usas los pronombres de los sujetos que él y yo recibimos https://bibliotheque-du-capucin.com/como-identificar-el-sujeto-y-el-objeto-de-una-oracion/
ResponderBorrar